Wissen Sie eigentlich genau, was passiert, wenn Sie eine Tablette schlucken? Die meisten von uns nehmen Medikamente ein, weil der Arzt es so verordnet hat oder die Packungsbeilage Anweisungen gibt. Aber hinter dieser scheinbar einfachen Handlung steckt ein komplexer chemischer Prozess. Arzneimittelsicherheit ist nicht nur eine Frage der Dosierung, sondern hängt eng damit zusammen, wie wir den genauen Weg verstehen, den ein Wirkstoff im Körper nimmt. Wenn Sie wissen, wie ein Medikament auf molekularer Ebene funktioniert, können Sie Nebenwirkungen früher erkennen und gefährliche Wechselwirkungen vermeiden.
Es geht hier nicht um trockene Wissenschaft, sondern um Ihre Gesundheit. Studien zeigen, dass Patienten, die verstehen, warum ihr Medikament wirkt, sich sicherer fühlen und Probleme eher melden. Dieser Artikel erklärt Ihnen, wie Medikamente Ihren Körper erreichen, wo sie ansetzen und woran Sie erkennen können, ob eine Behandlung für Sie sicher ist.
Der Schlüssel zum Schloss: Wie Medikamente ihre Ziel finden
Stellen Sie sich vor, Ihr Körper ist ein riesiges Gebäude voller Türen und Schlösser. Medikamente funktionieren oft nach dem Prinzip des "Schlüssel-Schloss-Modells". Der Wirkstoff ist der Schlüssel, und bestimmte Proteine in Ihren Zellen, sogenannte Rezeptoren, sind die Schlösser. Nur wenn der Schlüssel perfekt ins Schloss passt, kann er etwas auslösen - zum Beispiel Schmerz lindern oder Entzündungen stoppen.
Nicht alle Medikamente öffnen jedoch das Schloss. Einige blockieren es einfach. Man nennt diese Substanzen Antagonisten. Ein klassisches Beispiel ist die Behandlung von Allergien. Histamin ist ein Botenstoff, der Juckreiz und Rötung verursacht. Antihistaminika setzen sich an die Histamin-Rezeptoren und verhindern, dass das eigentliche Histamin dort andocken kann. Das Ergebnis: Die Reaktion bleibt aus. Dieses Verständnis hilft zu erklären, warum manche Medikamente sofort wirken und andere Zeit brauchen, um ihre Wirkung entfalten zu können.
Aber wie kommt der Schlüssel überhaupt an das richtige Schloss? Bei oraler Einnahme muss das Medikament erst einmal den Magen-Darm-Trakt überstehen. Hier beginnt die Reise durch den Körper, die als Pharmakokinetik bezeichnet wird. Viele Wirkstoffe werden im Darm aufgenommen und gelangen über die Blutbahn zu ihren Zielen. Andere, wie bestimmte Laxanzien, wirken direkt im Darm und müssen gar nicht erst ins Blut gelangen.
Die Reise durch den Körper: Von der Einnahme zur Wirkung
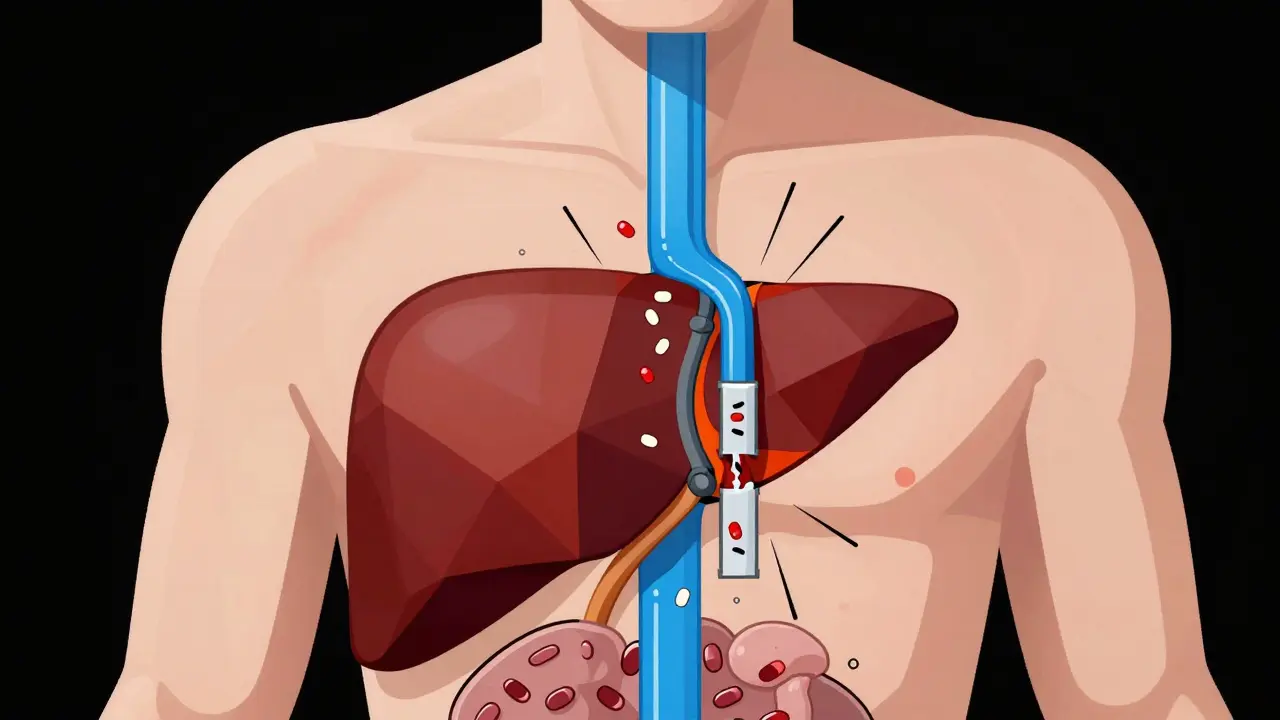
Wenn Sie eine Pille schlucken, ist das erst der Anfang. Der Wirkstoff muss durch die Darmwand in den Blutkreislauf gelangen. Auf diesem Weg passiert etwas Wichtiges: Er erreicht zuerst die Leber. Die Leber ist das Filterorgan Ihres Körpers. Sie baut viele Fremdstoffe ab, bevor sie in den restlichen Körper verteilt werden. Diesen Effekt nennt man First-Pass-Effekt.
Dieser Vorgang kann die Wirksamkeit stark beeinflussen. Bei einigen Medikamenten, wie Propranolol, wird bis zu 90 % der Dosis bereits in der Leber abgebaut. Daher müssen höhere Dosen eingenommen werden, damit genug vom Wirkstoff übrig bleibt. Morphine hingegen wird nur zu etwa 30 % im ersten Durchgang metabolisiert. Diese Unterschiede erklären, warum zwei Medikamente mit ähnlicher Wirkung völlig unterschiedlich dosiert werden müssen.
Sobald der Wirkstoff im Blut ist, bindet er sich oft an Proteine. Bis zu 98 % eines Medikaments können proteinbound sein, also an Transportproteine gekoppelt. In diesem Zustand ist der Wirkstoff inaktiv. Nur der freie, ungebundene Anteil kann an die Zielrezeptoren binden und seine Wirkung entfalten. Dies ist entscheidend für die Sicherheit, denn wenn ein anderes Medikament diese Bindung stört, kann plötzlich viel mehr freier Wirkstoff verfügbar sein - was zu einer Überdosis führen kann, selbst wenn Sie keine zusätzliche Tablette eingenommen haben.
| Medikamentenklasse | Wirkmechanismus (MOA) | Sicherheitsfaktor / Besonderheit |
|---|---|---|
| Aspirin | Hemmung der Cyclooxygenase (COX-1) | Irrreversible Hemmung; erhöht Blutungsrisiko bei hoher Dosis |
| SSRIs (z.B. Fluoxetin) | Blockade der Serotonin-Wiederaufnahme | Wechselwirkungen mit anderen serotonergen Stoffen möglich |
| Penicillin | Störung der Bakterien-Zellwandsynthese | Allergiereaktionen sind häufiger als toxische Effekte |
| Warfarin | Hemmung von Vitamin-K-abhängigen Gerinnungsfaktoren | Enge therapeutische Breite; Ernährungseinfluss (Vitamin K) |
Wann ist ein Medikament wirklich sicher?
Sicherheit ist kein statischer Wert. Ein Medikament kann für den einen Patienten absolut sicher sein und für einen anderen lebensbedrohlich. Der entscheidende Faktor ist oft die individuelle Verträglichkeit und das Verständnis des Wirkmechanismus. Die Food and Drug Administration (FDA) betont in ihren Richtlinien, dass das Wissen um den Mechanismus of Action (MOA) essenziell ist, um Nebenwirkungen vorherzusagen.
Betrachten wir Lithium, ein Mittel gegen bipolare Störungen. Es hat eine sehr enge therapeutische Breite. Das bedeutet, der Unterschied zwischen einer wirksamen Dosis und einer giftigen Dosis ist minimal. Der Spiegel im Blut muss streng zwischen 0,6 und 1,2 mmol/L liegen. Liegt er darüber, drohen Vergiftungserscheinungen. Hier hilft das Verständnis des MOA nicht direkt bei der Dosierung, aber es warnt davor, dass kleine Änderungen in Nierenfunktion oder Hydratation große Auswirkungen haben können.
Im Gegensatz dazu stehen Statine, die Cholesterinspiegel senken. Sie hemmen das Enzym HMG-CoA-Reduktase. Weil dieser Mechanismus gut verstanden ist, können Ärzte den Erfolg durch einfache Bluttests messen. Wenn der Cholesterinspiegel sinkt, wirkt das Medikament. Sinkt er nicht, kann die Dosis angepasst werden. Diese Messbarkeit macht Statine relativ sicher, solange man auf Muskelkater achtet - ein Hinweis auf eine mögliche Schädigung der Muskulatur, die früh erkannt werden muss.
Eine weitere Gefahr liegt in unerkannten Wechselwirkungen. Warfarin beispielsweise interagiert stark mit Vitamin K. Grüne Blattgemüse enthalten viel Vitamin K, das die Wirkung von Warfarin abschwächt. Wer diesen Zusammenhang kennt, isst konstante Mengen an Spinat oder Brokkoli, statt mal viel und mal wenig. So vermeidet man schwankende Gerinnungswerte und das Risiko von Blutgerinnseln oder inneren Blutungen.
Genetik und individuelle Unterschiede
Wir sind alle einzigartig, auch in unserer Biochemie. Genetische Variationen spielen eine immer größere Rolle in der Arzneimittelsicherheit. Das NIH-Programm "All of Us" sammelt Daten von einer Million Teilnehmern, um herauszufinden, wie Gene den Medikamentenabbau beeinflussen. Erste Ergebnisse zeigen, dass rund 28 % der unerwünschten Arzneimittelreaktionen auf genetische Polymorphismen zurückzuführen sind.
Das bedeutet konkret: Zwei Menschen können dieselbe Dosis Paracetamol einnehmen, aber aufgrund unterschiedlicher Leberenzyme ganz verschiedene Reaktionen zeigen. Bei einem bleibt der Wirkstoff länger erhalten, beim anderen wird er schnell abgebaut. In Zukunft könnten sogenannte "digitale Zwillinge" helfen, diese Reaktionen im Computer zu simulieren, bevor das erste Medikament eingenommen wird. Bis dahin ist es wichtig, Ihren Arzt über frühere negative Erfahrungen mit Medikamenten zu informieren.
Auch Alter und Geschlecht beeinflussen die Pharmakokinetik. Ältere Menschen haben oft eine geringere Nierenleistung, wodurch Medikamente langsamer ausgeschieden werden. Frauen können aufgrund hormoneller Schwankungen unterschiedlich auf bestimmte Psychopharmaka reagieren. Diese Faktoren müssen bei der Beurteilung der Sicherheit immer mitgedacht werden.
Praktische Tipps für sichere Medikamenteneinnahme
Um Risiken zu minimieren, sollten Sie einige grundlegende Regeln befolgen. Lesen Sie nicht nur die Packungsbeilage, sondern versuchen Sie, den Kern der Information zu verstehen. Fragen Sie Ihren Apotheker oder Arzt:
- Wie wirkt dieses Medikament genau?
- Gibt es Lebensmittel, die ich meiden sollte?
- Welche Symptome deuten auf eine allergische Reaktion oder Überdosierung hin?
- Kann ich andere rezeptfreie Mittel gleichzeitig einnehmen?
Ein häufiger Fehler ist das abrupte Absetzen von SSRIs. Da diese Medikamente die Serotonin-Wiederaufnahme blockieren, hat sich Ihr Gehirn an den neuen Zustand gewöhnt. Plötzliches Stoppen führt zu Entzugserscheinungen. Stellen Sie sich das vor wie das Entfernen eines Korkens aus einer Tube - der Druck ändert sich schlagartig. Reduzieren Sie die Dosis daher langsam unter ärztlicher Aufsicht.
Achten Sie auch auf Warnsignale. Wenn Sie unter Antibiotika leiden und plötzlich starke Durchfälle bekommen, könnte dies auf eine Störung des Darmmikrobioms hindeuten. Bei Schmerzmitteln, die den Magen reizen, suchen Sie bei anhaltenden Schmerzen im Oberbauch sofort Hilfe. Je besser Sie den normalen Verlauf kennen, desto schneller erkennen Sie Abweichungen.
Zukunft der Arzneimittelsicherheit
Die Pharmaindustrie bewegt sich weg von der "One-size-fits-all"-Strategie hin zur personalisierten Medizin. Neue Initiativen wie "Pharmacology 2030" der FDA zielen darauf ab, Biomarker zu entwickeln, die die Sicherheit vorhersagbarer machen. Bereits heute nutzen Onkologen Tests, um festzustellen, ob ein Tumor bestimmte Rezeptoren exprimiert. Nur dann wird Trastuzumab gegeben, da es sonst unwirksam wäre und unnötige Risiken birgt.
Trotz dieser Fortschritte bleibt Vorsicht geboten. Rund 30 % der aktuell verschriebenen Medikamente haben noch keinen vollständig charakterisierten Wirkmechanismus. Das bedeutet, wir wissen nicht genau, wo überall im Körper diese Substanzen ansetzen. Deshalb ist die Überwachung durch Fachpersonal unverzichtbar. Melden Sie unerwartete Symptome immer. Jeder Bericht trägt dazu bei, dass die Sicherheitsdatenbanken aktueller und genauer werden.
Was bedeutet der Begriff "Mechanismus of Action" (MOA)?
Der Mechanismus of Action beschreibt die genauen molekularen Interaktionen, durch die ein Wirkstoff seine pharmakologische Wirkung erzielt. Es geht darum, wie das Medikament an Rezeptoren bindet, Enzyme hemmt oder zelluläre Prozesse verändert, um eine therapeutische Wirkung zu erzielen.
Warum ist die Leber so wichtig für die Medikamentensicherheit?
Die Leber ist das Hauptorgan für den Abbau von Medikamenten. Durch den First-Pass-Effekt werden viele Wirkstoffe bereits vor ihrer Verteilung im Körper teilweise oder vollständig abgebaut. Eine beeinträchtigte Leberfunktion kann dazu führen, dass sich Medikamente im Körper anreichern und toxisch werden.
Kann ich meine Medikamente einfach absetzen, wenn ich mich besser fühle?
Nein, niemals ohne Rücksprache mit Ihrem Arzt. Besonders bei Antibiotika kann vorzeitiges Absetzen zu Resistenzen führen. Bei Psychopharmaka wie SSRIs drohen schwere Entzugssymptome. Auch Bluthochdruckmedikamente dürfen nicht abrupt gestoppt werden, da dies zu gefährlichen Spikes führen kann.
Was versteht man unter der therapeutischen Breite?
Die therapeutische Breite ist der Bereich zwischen der niedrigsten wirksamen Dosis und der höchsten tolerierbaren Dosis vor Toxizität. Eine enge therapeutische Breite, wie bei Lithium oder Warfarin, erfordert eine strenge Überwachung der Blutspiegel, da kleine Dosierungsfehler schnell gefährlich werden können.
Wie beeinflussen Lebensmittel die Wirkung von Medikamenten?
Bestimmte Lebensmittel können die Aufnahme oder den Abbau von Medikamenten verändern. Grapefruit saft hemmt Enzyme, die Medikamente abbauen, und kann so zu Überdosierungen führen. Vitamin-K-reiche Lebensmittel wie Spinat schwächen die Wirkung von Blutverdünnern wie Warfarin ab. Konsistenz in der Ernährung ist hier oft wichtiger als striktes Meiden.
