Risikobewertung für Domperidon-induzierten Parkinsonismus
Geben Sie Ihre individuellen Faktoren ein, um Ihr Risiko zu ermitteln. Die Berechnung berücksichtigt Altersgruppe, Tagesdosis, Leberfunktion und mögliche Medikamenteninteraktionen.
Wussten Sie, dass ein häufig verschriebenes Antiemetikum bei manchen Patienten Symptome einer Parkinson‑Erkrankung auslösen kann? Der Zusammenhang zwischen Domperidon und medikamenteninduziertem Parkinsonismus ist selten, aber klinisch bedeutsam.
Was ist Domperidon?
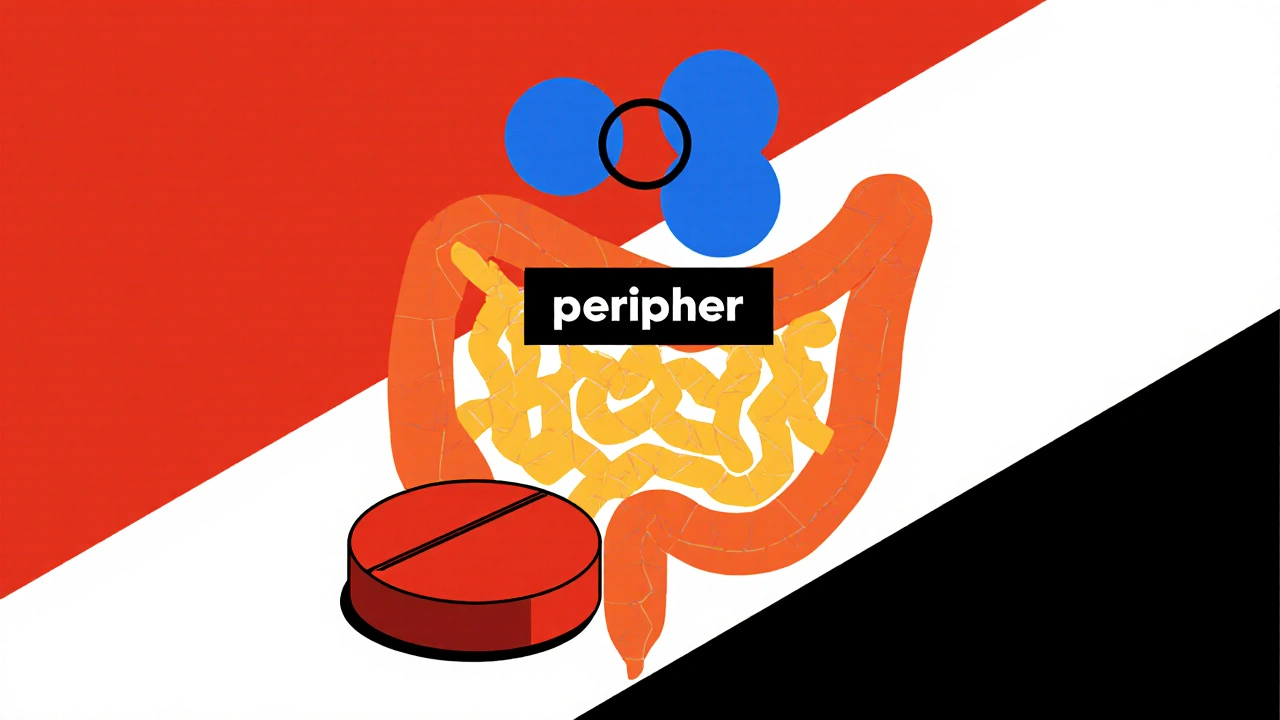
Domperidon ein peripher wirkender Dopamin‑D2‑Antagonist, der die Magen‑Darm‑Motilität steigert und Übelkeit sowie Erbrechen lindert. Es wird vor allem bei gastro‑ösophagealem Reflux, Übelkeit nach Chemotherapie und bei Motilitätsstörungen eingesetzt. Da es die Blut‑Hirn‑Schranke kaum überwindet, gilt es lange als sicher für das zentrale Nervensystem - ein Trugschluss, wie jüngere Studien zeigen.
Was versteht man unter medikamenteninduziertem Parkinsonismus?
Parkinsonismus eine Gruppe von Bewegungsstörungen, die dem klassischen Parkinson ähneln, jedoch sekundär durch Medikamente hervorgerufen werden. Typische Symptome sind Tremor, Rigor, Bradykinesie und posturale Instabilität. Im Gegensatz zur idiopathischen Parkinson‑Erkrankung können diese Beschwerden nach Absetzen des auslösenden Medikaments teilweise bis vollständig reversibel sein.
Wie kann Dom Domperidon Parkinsonismus auslösen?
Der Schlüssel liegt im Dopamin‑Antagonismus. Obwohl Domperidon primär peripher wirkt, kann es bei hohen Dosen oder bei Patienten mit eingeschränkter Leberfunktion die Blut‑Hirn‑Schranke passieren. Dort blockiert es zentrale D2‑Rezeptoren, was zu einer dopaminergen Unterversorgung des Striatums führt - genau das, was bei Parkinson‑Patienten beobachtet wird.
- Hohe tägliche Dosen (>30 mg) erhöhen das Risiko.
- Gleichzeitige Einnahme von CYP3A4‑Inhibitoren (z. B. Ketoconazol) verstärkt die Plasmakonzentration.
- Ältere Patienten (>65 Jahre) besitzen häufig eine reduzierte hepatische Clearance.

Risikofaktoren und Warnhinweise
Kein Patient ist völlig immun, doch bestimmte Gruppen tragen ein höheres Risiko. Die folgende Tabelle fasst die wichtigsten Faktoren zusammen:
| Faktor | Beschreibung | Relative Risiko (ungefähr) |
|---|---|---|
| Altersgruppe | Patienten über 65 Jahre | 3‑fach erhöht |
| Dosierung | >30 mg/Tag über 2 Wochen | 2‑fach erhöht |
| Leberfunktion | Chronische Hepatitis, Zirrhose | bis zu 5‑fach |
| Ko‑Medikation | CYP3A4‑Inhibitoren (z. B. Ketoconazol, Erythromycin) | 2‑4‑fach |
| Genetische Prädisposition | Polymorphismen im CYP3A5‑Gen | oder geringfügig |
Diagnose und Abgrenzung
Die Diagnose beruht auf einer genauen Anamnese, klinischen Untersuchung und dem Ausschluss anderer Ursachen. Wichtig sind:
- Erhebung der Medikamentenhistorie - besonders die Dauer und Dosis von Domperidon.
- Neurologische Untersuchung - nach den Kriterien von Brünn und Hoehn‑Yahr.
- Bildgebung (MRT) - um strukturelle Läsionen auszuschließen.
- Levodopa‑Test - eine vorübergehende Besserung nach Verabreichung unterstützt die Diagnose.
Ein plötzliches Auftreten von Tremor bei einem Patienten, der erst seit kurzer Zeit Domperidon einnimmt, sollte sofort zur Überprüfung führen.

Therapie und Management
Der erste Schritt ist das sofortige Absetzen von Domperidon. In den meisten Fällen verbessert sich das Parkinson‑Bild innerhalb von Tagen bis Wochen. Begleitend können folgende Maßnahmen helfen:
- Temporärer Einsatz von Levodopa oder Dopamin‑Agonisten zur Symptomkontrolle.
- Physiotherapie zur Verbesserung von Gang und Balance.
- Regelmäßige Kontrolle der Prolaktin‑Spiegel, da Domperidon diese erhöhen kann.
Wenn die Symptome nach vier Wochen nicht zurückgegangen sind, sollte eine weiterführende neurologische Abklärung erfolgen, da eventuell eine dauerhafte Schädigung vorliegen könnte.
Prävention und sichere Anwendung
Um das Risiko zu minimieren, sollten Ärzte folgende Richtlinien beachten:
- Maximale Tagesdosis nicht überschreiten: 30 mg für 5 Tage, selten 10 mg für 14 Tage.
- Bei älteren Patienten eine Dosis von 10 mg/Tag nicht überschreiten.
- Leberfunktion vor Therapie prüfen und ggf. Häufigkeit der Kontrollen erhöhen.
- Auf Wechselwirkungen mit CYP3A4‑Inhibitoren achten und Alternativen in Erwägung ziehen.
- Patienten über mögliche neurologische Nebenwirkungen informieren und bei ersten Anzeichen sofort ärztlichen Rat einholen.
Ein Bewusstsein für das Phänomen hilft, unnötige Langzeitfolgen zu vermeiden.
Häufig gestellte Fragen
Kann Domperidon Parkinsonismus dauerhaft verursachen?
In den meisten Fällen ist das Parkinson‑Syndrom reversibel, wenn das Medikament rechtzeitig abgesetzt wird. Bei sehr hohen Dosen oder langer Einnahme kann jedoch eine dauerhafte Schädigung nicht ausgeschlossen werden.
Wie schnell treten die Symptome nach Beginn der Therapie auf?
Symptome können bereits nach wenigen Tagen bis zu zwei Wochen auftreten, besonders bei hohen Dosen und Risikopatienten.
Gibt es sichere Alternativen zu Domperidon?
Ja, Metoclopramid (unter Berücksichtigung seiner eigenen Nebenwirkungen) oder neuere 5‑HT4‑Agonisten wie Prucaloprid können in vielen Fällen eingesetzt werden.
Sollte ich meine aktuelle Domperidon‑Therapie sofort stoppen?
Nur wenn Sie neurologische Auffälligkeiten bemerken. Andernfalls sollte die Dosis gemäß ärztlicher Verordnung nicht eigenmächtig geändert werden.
Welche Laborwerte sollten während der Behandlung kontrolliert werden?
Leberwerte (ALT, AST, Gamma‑GT), Prolaktin und bei längerfristiger Anwendung das QT‑Intervall im EKG.
Die Gefahr von Domperidon‑induzierter Parkinson‑Syndrom wird hier etwas übertreiben. Zwar gibt es Berichte, aber die meisten Patienten bleiben unberührt. Man muss nicht gleich Panik schieben, wenn die Dosis korrekt ist. Ein bisschen mehr Differenzierung wärt hilfreich, denn das Blog klingt fast alarmistisch. Trotzdem gute Infos, nur die Gefahr etwas zu stark betont.
Es ist unfassbar, wie leichtfertig manche Ärzte Domperidon verordnen, ohne die potenziellen neurologischen Folgen zu bedenken. Wir leben in einer Zeit, in der die Sicherheit des Patienten immer an zweiter Stelle steht, und das ist ein Skandal. Jeder, der ein Anti‑emetikum verschreibt, sollte die wissenschaftlichen Daten bis ins Detail studieren. Die Tabletten scheinen harmlos, doch schon bei über 30 mg pro Tag kann das Dopaminsystem im Gehirn gestört werden. Risikogruppen wie Senioren oder Menschen mit Leberinsuffizienz werden häufig ignoriert. Es ist moralisch verwerflich, dass pharmazeutische Unternehmen die Risiken herunterspielen. Wer die Literatur nicht kennt, verschuldet unnötiges Leiden. Der Artikel macht deutlich, dass die klinischen Leitlinien veraltet sind und aktualisiert werden müssen. Ein verantwortungsbewusster Mediziner muss die Dosis streng begrenzen und alternative Therapien in Erwägung ziehen. Wer bei Kopfschmerzen, Übelkeit oder Reflux automatisch zu Domperidon greift, handelt unverantwortlich. Die Praxis, CYP‑3A4‑Inhibitoren gleichzeitig zu geben, ist geradezu rücksichtslos. Es fehlt an Aufklärung, und Patienten werden im Dunkeln gelassen. Stattdessen sollten Aufklärungsmaterialien verteilt und Patienten ermutigt werden, bei ersten Tremor‑Anzeichen sofort ärztliche Hilfe zu suchen. Die langfristige neurologische Nachsorge muss obligatorisch sein. Wer das nicht tut, verkennt seine ärztliche Verantwortung. Zusammengefasst: Mehr Sorgfalt, weniger Schnellschuss – das ist meine Botschaft.
Danke für den tiefgehenden Überblick! Es ist beruhigend zu wissen, dass wir mit dem richtigen Monitoring die Risiken minimieren können. Ich finde es wichtig, dass wir Patienten ermutigen, ihre Symptome offen zu schildern. So können wir gemeinsam frühzeitig eingreifen und Komplikationen vorbeugen.
Ein interessanter Beitrag, der die Balance zwischen Nutzen und Gefahr beleuchtet. Philosophisch betrachtet erinnert uns das an das Prinzip des „Primum non nocere“ – zuerst nicht schaden. 😊
Deine optimistische Haltung ist ansteckend, das sollte man im klinischen Alltag mehr sehen. Wenn wir empathisch zuhören, können wir viel mehr erreichen.
Oh my God, das ist ja fast ein Thriller! 😱 Stell dir vor, du nimmst ein harmloses Medikament und plötzlich wackelt deine Hand wie ein Betrunkener. Die Situation ist dramatisch, fast wie ein Plot aus einem medizinischen Krimi. Wir müssen die Patienten warnen, bevor sie selbst zum Hauptdarsteller werden! 🎭 Und das alles, weil jemand die Dosis zu hoch gestellt hat! 😤
Das klingt übertrieben. Viele Patienten vertragen das Medikament ganz gut. Man sollte nicht gleich Panik schieben.
Genau, lass uns aktiv werden! Setz dich ein, sprich mit deinem Arzt und fordere die richtige Dosis!
Gut recherchiert.